白内障の進行によって、視力が下がったり、まぶしさが強くなったりしてくると、手術をすすめられることがあります。
しかし「手術ってどんな流れ?」「費用はいくら?」「レンズはどう選ぶの?」と不安を感じる方も多いのではないでしょうか。
この記事では、現役視能訓練士の立場から、白内障手術の基本的な流れ・費用・レンズの種類と選び方をわかりやすく解説します。
手術を検討する前に、ぜひ参考にしてみてください。
【白内障とは?をわかりやすく説明しています↓↓】

白内障手術とは?

白内障手術は、濁ってしまった水晶体を取り除き、人工のレンズ(眼内レンズ)を入れる手術です。
年齢を重ねると誰にでも起こりうる変化であり、決して特別な病気ではありません。実際、日本では年間およそ150万件以上の白内障手術が行われています。
水晶体はカメラのレンズのような役割を持っていますが、濁りが進むと光が網膜まで届きにくくなり、
- 視界が全体的に白っぽくかすむ
- 夜間のライトがまぶしい
- 眼鏡を変えても見づらい
といった症状が現れます。
手術では、超音波で濁った水晶体を細かく砕きながら吸い出し、その後に眼内レンズを固定します。
痛みは最小限で、点眼麻酔のみで行う日帰り手術が主流です。
手術が必要になるタイミング
白内障そのものは命に関わる病気ではありませんが、進行すると日常生活に支障が出てきます。
次のような場合は、手術を検討する時期といえます。
- 視力が低下して、運転免許の更新が難しい
- 普段の生活で強いまぶしさを感じる
- 眼鏡を変えても視力が上がらない
- 反対の目との見え方に差が出て、違和感がある
また、緑内障や糖尿病網膜症など他の眼疾患を持っている場合は、白内障がそれらの診察を妨げる(濁りで眼底が見えづらい)こともあり、早めの手術がすすめられることがあります。
「私はいつ白内障手術したらいいですか?」
「まだ手術しなくても大丈夫ですよね?」
こんな感じで質問される方がとても多い印象です。
実は白内障の手術をいつ受けるかは、患者さん自身がどのくらい生活の中で見えにくさを感じているかによって決まります。
視力の数値だけで「すぐ手術が必要」とは限りません。
よっぽどのことがない限り、「手遅れになる」というケースはまれで、
**不自由さを感じたタイミングがその人にとっての手術のタイミング**です。
なので100歳になってから手術する人も、視力1.0なのに手術する人も、視力0.4だけど不自由なく、手術を受けない人もいます。
ただし、緑内障の進行や狭い前房(眼の構造)など、
眼科医の判断で早めの手術をすすめるケースもあります。
手術以外の治療はある?
点眼薬による進行抑制は存在しますが、濁りを取ることはできません。
そのため、視力や生活の質に影響が出ている場合は、手術が唯一の根本的な治療法となります。
白内障手術の流れ
白内障手術は、事前の検査・手術当日・術後のフォローという3つの段階で進みます。
それぞれの流れを理解しておくことで、不安を和らげ、より安心して手術を受けることができます。
① 手術前の検査と準備
まず行うのは詳しい眼の検査です。
手術の適応と、眼内レンズの度数を決めるために行います。
主な検査内容は以下のとおりです。
🔹視力検査
現在の見え方を把握するための基本的な検査です。
裸眼・矯正視力を確認し、どの程度の視力低下があるかを数値化します。
🔹眼圧検査
手術前に緑内障や眼圧の異常がないかを確認します。
眼圧が高い場合は術後合併症のリスクが高まるため、重要な検査です。
👉 関連記事:眼圧って何?測る理由と結果でわかる目の健康状態

🔹眼底検査
白内障の奥(網膜や視神経)に異常がないかを確認します。
白内障手術しても眼底に異常があれば、視力が回復しないこともあります。
👉 関連記事:眼底検査でわかる目の病気と散瞳の注意点

🔹OCT(光干渉断層計)検査
眼底の構造を3D画像で詳しく見ることができる検査です。
加齢黄斑変性や糖尿病網膜症の早期発見にも役立ち、
白内障手術前のリスク評価としても重要です。
👉 関連記事:OCT検査でわかることとは?画像で見る目の健康チェック

🔹角膜検査
角膜表面の形状(度数)や翼状片、浅前房など手術後の見え方、度数の決定に重要な検査です。
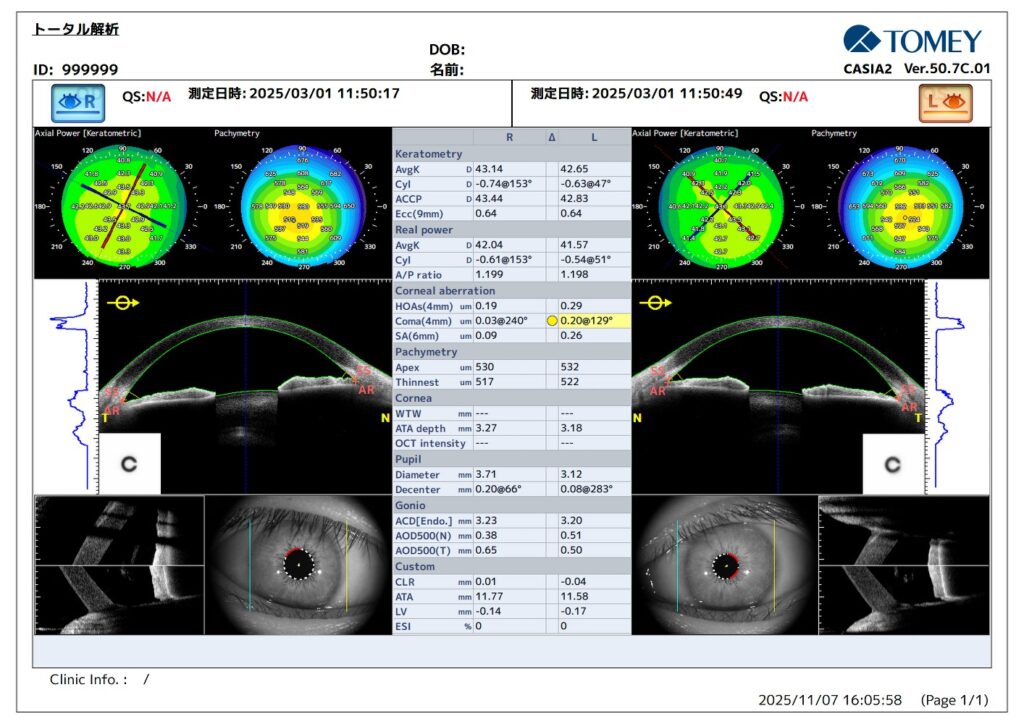
眼軸長(目の長さ)の測定
眼の長さと、目の表面(角膜)の度数で、眼内レンズの度数が決まる白内障手術で必須の検査です。
また、糖尿病や高血圧などの全身疾患の管理状況も確認します。
その結果をもとに、手術日程や使用するレンズの種類を決定します。
② 手術当日の流れ
白内障手術は、現在では日帰りで行うのが一般的です。
手術自体は10〜15分程度と短時間で、点眼麻酔で行われます。
手術の手順は以下のようになります。
- 点眼麻酔・散瞳薬を手術をする目に点眼(効果が十分に出るまで時間をおいて点眼する)
- 角膜の端を2〜3mmほど切開
- 超音波装置で濁った水晶体を砕きながら吸い出す
- 眼内レンズを挿入して固定
手術中は会話も可能で、痛みはほとんど感じません。
終了後は30分〜1時間ほど休憩し、眼帯をつけて帰宅します。
③ 手術後の経過と注意点
術後は、しばらく点眼治療と定期検診が続きます。
目の中は手術後もまだデリケートな状態のため、感染予防が大切です。
主な注意点は以下のとおりです。
- 処方された点眼薬を指示通りに使用する
- 目をこすらない・水を入れない(1〜2週間ほど)
- 洗顔・洗髪・メイクは医師の指示を守る
- 術後数日は、重い物を持つなどの無理を避ける
視力は手術直後から改善する場合もありますが、安定するまでには数週間~1か月かかります。
眼内レンズの種類によっても見え方の特徴が異なるため、気になる点は医師に相談しましょう。
 眼トリさん
眼トリさん術後は洗顔・洗髪が1~2週間できないよ!
・後ろ向きで髪を洗ってもらえる美容院を使用する
・ドライシャンプーを活用する
・洗顔の代わりに【ふき取り化粧水】をつかう
工夫して少しでも感染症(眼内炎)を予防しよう!
眼内レンズの種類と選び方

白内障手術で濁った水晶体を取り除いたあとには、「眼内レンズ(IOL)」を目の中に入れます。
このレンズの種類によって、手術後の見え方やライフスタイルが大きく変わります。
ここでは主な3つのタイプと、選ぶ際のポイントを紹介します。
① 単焦点レンズ
もっとも一般的で、保険診療の対象となるレンズです。
遠く、中間、近くのどれか一方にピントを合わせるタイプで、
「遠くがよく見えるようにしたい」「運転を重視したい」といった希望に合わせて調整します。
メリット
- 保険が適用され、費用負担が少ない
- コントラスト(色のくっきり感)が高く、見え方が自然
デメリット
- 1つの距離にしかピントが合わないため、
もう一方の距離では眼鏡が必要になる
② 多焦点レンズ(3焦点タイプなど)
遠く・中間・近くなど、複数の距離にピントが合うレンズです。
メガネに頼らず生活したい方に人気があります。
メリット
- 遠く・中間・近くの3つの距離(2焦点なら、遠くと近く)に焦点が合い、各距離でクリアに見える。
- メガネをかける機会が少なくなる
デメリット
- 光のにじみ(ハロー・グレア)を感じる場合がある
- コントラスト感度がやや低下することがある
- 選定療養の対象(費用の一部が自己負担)
③ 多焦点レンズ(焦点深度拡張タイプ)
比較的新しいタイプで、EDOFレンズとも呼ばれます。
遠くから中間までを自然に見渡せるように設計されており、
夜間運転のハロー・グレアが少ないのが特徴です。
メリット
- 光のにじみが少なく、自然な見え方
- 日常生活の多くをメガネなしで過ごせる
デメリット
- ごく近い距離(読書など)はメガネが必要になることも
- 選定療養の対象(費用の一部が自己負担)
④ 選定療養とは?
「選定療養」とは、保険診療の範囲内で一部を自己負担して、
保険外の高機能なレンズ(多焦点・焦点深度拡張タイプなど)を選べる制度です。
- 手術費用の基本部分は保険適用
- 多焦点眼内レンズの追加費用(単焦点レンズ費用との差額+多焦点レンズに必要な追加検査費用)のみ自己負担
- 医療機関が国に認可を受けている必要あり
たとえば「両目とも多焦点レンズにしたい」「夜の見え方も重視したい」など、
希望に合わせて保険診療と自由診療の中間のような形で選べます。
⑤ レンズ選びのポイント
- ライフスタイル重視:「仕事・趣味・夜間運転」など、どの距離を一番使うかを考える
- 両眼のバランス:左右で異なるレンズを組み合わせるケースもある
- コストとのバランス:医療保険の給付対象か、選定療養かで費用が変わる
- もとにある屈折異常:もともと老眼鏡を使っていた方や、眼鏡を使うことに抵抗のない方は単焦点のメリットがある
手術を受ける前に、医師としっかり相談し、
「どんな見え方で生活したいか」を具体的に共有することが大切です。
白内障手術 Q&A(よくある質問)


Q1. 手術って痛いの?
A. 基本的に痛みはほとんどありません。
手術中は点眼麻酔を使うため、針を刺すような痛みは感じません。
「少し押されるような感覚」や「水が流れるような音」がする程度です。
Q2. 手術時間はどれくらい?
A. 通常は10〜20分ほどで終了します。
ただし、混雑状況や手術内容によって前後することがあります。
入院が必要な場合もありますが、現在は日帰り手術が主流です。
Q3. 手術のあとはすぐに見えるようになりますか?
A. 手術直後は少しぼやけて見えることがあります。
これは角膜のむくみや瞳孔の影響によるもので、
数日〜1週間ほどで徐々にクリアになっていくことが多いです。
Q4. 手術後に気をつけることは?
A. 目をこすったり、水やほこりを入れないように注意が必要です。
また、感染を防ぐために点眼薬を決められた回数きちんと使うことが大切です。
洗顔や洗髪は医師の許可が出るまで控えましょう。
Q5. 再発することはあるの?
A. 白内障そのものは再発しませんが、
手術で入れたレンズの後ろに「後発白内障」という濁りが出ることがあります。
これはレーザーで簡単に治療できるため、心配はいりません。
Q6. どのくらいで仕事や運転に戻れますか?
A. 仕事の内容や回復のスピードによりますが、
デスクワークなら数日〜1週間程度で復帰できることが多いです。
運転は、視力が安定してから医師の許可をもらって再開しましょう。
Q7. 両目の手術は同じ日にできますか?
A. 基本的には片目ずつ行うことが多いです。
片目の経過を見て、問題がなければ数日〜数週間後にもう片方を行います。
Q8. レンズを入れたら一生そのまま?
A. はい。眼内レンズは長期間安定して使用できる設計です。
交換する必要は基本的にありません。
ただし、まれに他の眼の病気や外傷で交換が必要になるケースもあります。
Q9. 糖尿病や緑内障があっても手術できますか?
A. できますが、慎重な管理が必要です。
糖尿病では術後感染や浮腫が起こりやすく、
緑内障では眼圧のコントロールを注意深く行う必要があります。
持病がある方は、主治医としっかり連携して手術に臨みましょう。
このように白内障手術は、
「日常生活を取り戻すための前向きな治療」です。
不安があっても、きちんと理解して臨めば怖くありません。
👉 関連記事:ほかの病気があると、手術しても思うように視力が出ないこともあります。ぜひ眼科定期受診を!




